Erhalten Sie Einblicke in die Verbindungen zwischen Herz und Gehirn. Dieser Artikel untersucht, wie Herzrhythmen emotionale und physiologische Zustände widerspiegeln, wie Herz- und Gehirnaktivität zusammenwirken und welche wissenschaftlichen Erkenntnisse hinter EKG-Daten stehen. Erfahren Sie, wie diese Erkenntnisse die Forschung in den Bereichen Gesundheitswesen, Gaming und emotionale KI voranbringen, und entdecken Sie das Potenzial der Kombination von EKG-Daten mit Verfahren wie Eye-Tracking und EEG.
Table of Contents
Was macht das Herz und wie funktioniert es?
Dein Herz, etwa so groß wie deine Faust, schlägt täglich über 100.000 Mal und pumpt das Blut zu jedem Organ deines Körpers. Sauerstoffreiches Blut versorgt die Zellen mit Nährstoffen, sodass sie die Aufgaben erfüllen können, für die sie entwickelt wurden. Gleichzeitig wird das Abfallprodukt eben dieser Zellen – Kohlendioxid – abtransportiert, wodurch das Leben weitergehen kann.
Während man sich das Gehirn als die Schaltzentrale des Körpers vorstellen kann, fungiert das Herz als Kraftwerk, und wie wir später noch erläutern werden, reichen diese Verbindungen sogar noch tiefer, als man vielleicht vermuten würde.
Das Herz
Zwar besteht die grundlegende Funktion des Herzens darin, den Körper am Leben zu erhalten und am Laufen zu halten, doch das Herz leistet weit mehr, als nur Blut durch den Körper zu pumpen. Auch Nährstoffe, Hormone und Zellen des Immunsystems werden durch die Herzrhythmen gesteuert (ganz zu schweigen von der Regulierung der Körpertemperatur). Darüber hinaus können feine Unterschiede in diesen Rhythmen unsere Fähigkeit bestimmen, alles zu bewältigen – von der Flucht aus einer gefährlichen Situation über das Lösen eines Sudokus bis hin zum Erzählen des perfekten Witzes. Das Herz ist wirklich der Mittelpunkt all unseres Handelns. Lassen Sie uns untersuchen, wie es das macht.

Das Herz-Kreislauf-System – das größte Netzwerk des Körpers
Was macht das Herz?
Das Herz ist nicht nur metaphorisch gesehen das Zentrum unseres Körpers – es befindet sich tatsächlich in der Mitte der Brust und ist damit ideal positioniert, um frisch mit Sauerstoff angereichertes Blut von den Lungen in den Rest des Körpers zu transportieren und kohlendioxidreiches Blut zurück zu den Lungen zu befördern. Dieser vom Herzzyklus gesteuerte Prozess erfordert eine präzise Koordination dieser beiden Organe und versorgt den Körper letztlich mit Energie. Der Herzzyklus selbst lässt sich in folgende Schritte unterteilen:
- Das Herz erzeugt einen elektrischen Impuls (ausgehend vom Sinusknoten an der Oberseite des Herzens), wodurch sich die Vorhöfe zusammenziehen.
- Durch diese Kontraktion wird das Blut aus dem rechten (das sauerstoffarmes Blut enthält) und dem linken (das sauerstoffreiches Blut enthält) Vorhof in den linken bzw. rechten Ventrikel gedrückt
- Die Trikuspidalklappe (rechts) und die Bikuspidalklappe (links) schließen sich beide, wenn das Blut hindurchfließt, und verhindern so einen Rückfluss. Dies ist das erste „Klopfgeräusch“ des Herzschlags und markiert den sogenannten Beginn der „Systole“
- Der Druckanstieg in den Herzkammern drängt das Blut aus dem Bereich mit hohem Druck hinaus in den Körper, und zwar über die Lungenklappe bzw. die Aortenklappe.
- Wenn sich diese Klappen schließen, entsteht das zweite „Schlaggeräusch“ des Herzschlags, und die „Diastole“ beginnt
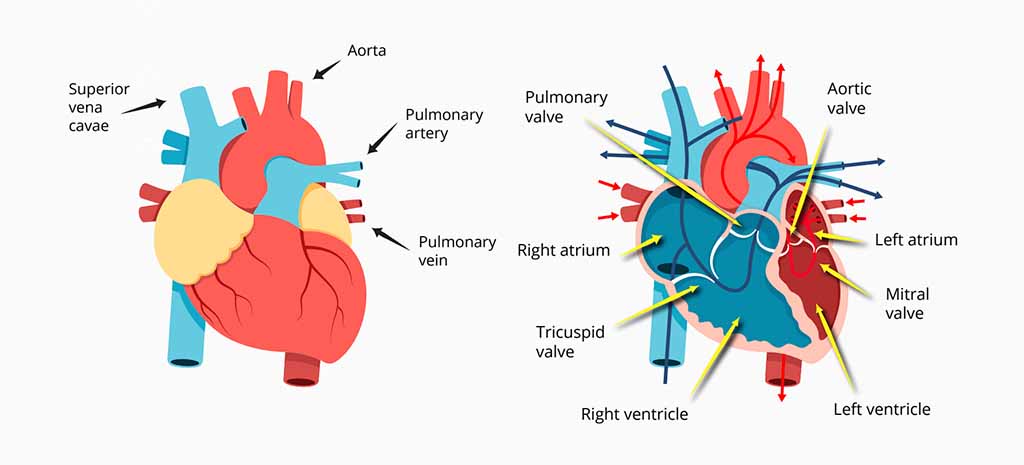
Durch den Herzschlag wird das Blut von der rechten, sauerstoffarmen Seite in die Lunge gepumpt, wo Kohlendioxid aus den Blutzellen austritt und Sauerstoff aufgenommen wird. Dieses frisch mit Sauerstoff angereicherte Blut fließt dann zurück zur linken Herzhälfte, von wo aus es durch die Aorta gepumpt wird.
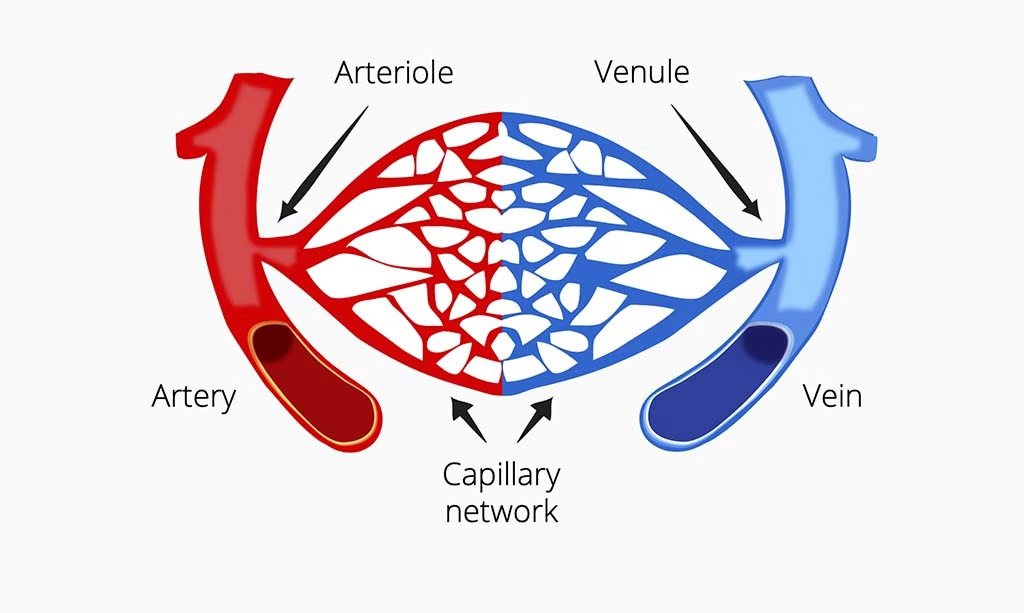
Zurück in der Aorta verzweigt sich das Blut zunächst in Arterien, dann in kleinere Gefäße, die Arteriolen genannt werden, und schließlich in Kapillaren. Kapillaren befinden sich tief in jedem Teil unseres Körpers und sind der Ort, an dem Sauerstoff in die Zellen gelangt (und Kohlendioxid als Abfallprodukt wieder austritt). Das Blut kann dann seinen Weg in Venolen, dann in Venen und schließlich zurück ins Herz fortsetzen, bevor es seine Reise erneut (und erneut, und erneut…) fortsetzt.
EKG-Signale
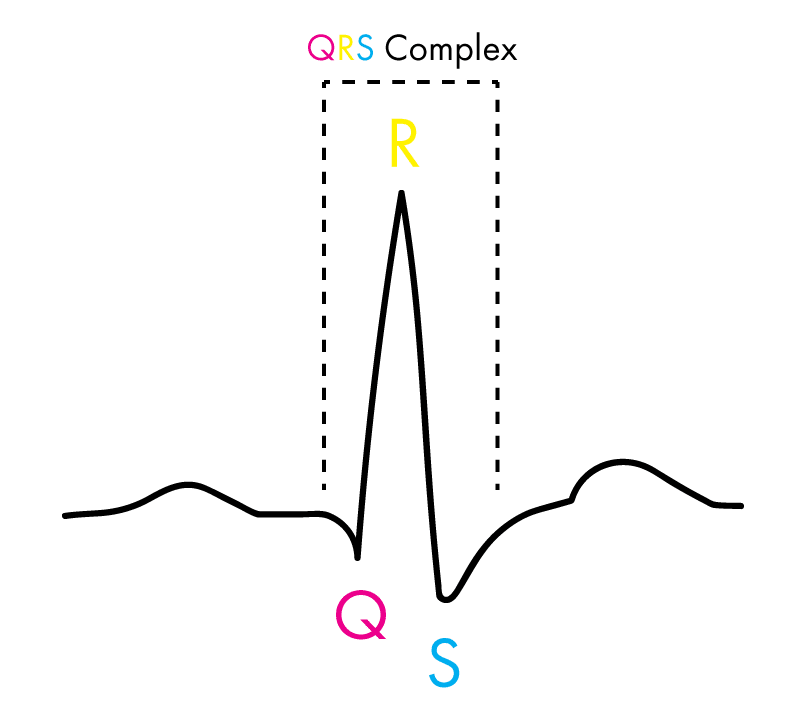
Der QRS-Komplex und darüber hinaus
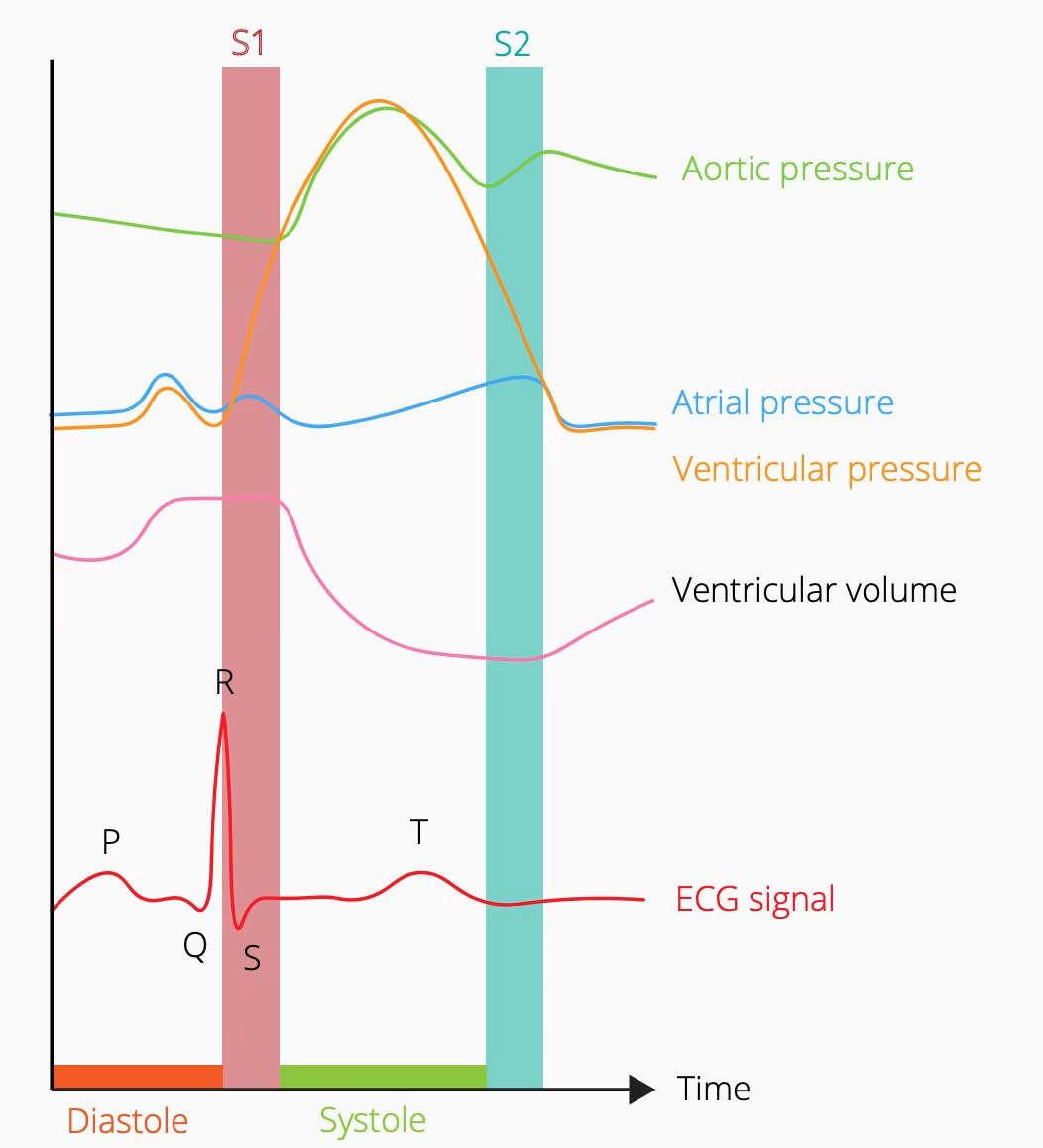
Die vom Herzen erzeugte elektrische Aktivität wird von Elektroden erfasst und aufgezeichnet, die auf der Hautoberfläche angebracht sind (auf die Anordnung dieser Elektroden gehen wir auf den folgenden Seiten näher ein). Das aufgezeichnete Signal – bei einem gesunden Herzen – wird als QRS-Komplex bezeichnet. Dies ist das typische Zickzackmuster, das Sie vielleicht von einem Herzmonitor kennen. Im Folgenden erklären wir, was hinter den Auf- und Abbewegungen der einzelnen Signalabschnitte steckt.
Die P-Welle
Unmittelbar vor dem QRS-Komplex kommt es zu einem leichten Anstieg des elektrischen Potenzials des Herzens. Die P-Welle steht für die Depolarisation der Vorhöfe, bei der sich die Vorhöfe, die sich oben im Herzen befinden, zusammenziehen und das Blut in die Herzkammern drücken. Dieser Teil des Signals liegt in der Diastole des Herzschlags, in der das Herz entspannt ist und sich mit Blut füllt. Die Zeit zwischen der P- und der Q-Welle wird (wenig überraschend) als P-Q-Segment bezeichnet.
Der QRS-Komplex
Das QRS ist die größte und aussagekräftigste Komponente des Herzschlags und gliedert sich in drei Teile:
F – Die Q-Welle ist die anfängliche Senke im EKG-Signal, bevor es ansteigt. Sie steht für die Depolarisation (Abnahme des relativen elektrischen Potenzials) des Herzens. Dies geschieht insbesondere im interventrikulären Septum, also der Wand, die die Herzkammern voneinander trennt. In diesem Moment füllen sich die Herzkammern mit Blut aus den Vorhöfen.
R – Die R-Welle steht für die Repolarisation der Herzkammern, bei der das abgeschwächte elektrische Signal von seinem zuvor gesunkenen Niveau (dargestellt durch die Q-Welle) auf einen Höchstwert ansteigt. Da die Herzkammern den größten Teil des Herzens ausmachen, ist diese Signaländerung besonders stark ausgeprägt. Gleichzeitig schließen sich hier die Klappen, die die Herzkammern von den Vorhöfen trennen – wodurch das erste der beiden Herzschläge entsteht.
S – Die S-Welle ist gewissermaßen eine Fortsetzung der R-Welle, in der das Signal erneut depolarisiert wird. Das zuvor hohe Signal fällt von seinem Höchstwert ab und sinkt unter die Grundlinie. Das Blut wird aus den unter hohem Druck stehenden Herzkammern gepumpt, und neu ankommendes Blut beginnt, in die Vorhöfe zu fließen.
Die T-Welle
Die T-Welle entspricht im Wesentlichen der Zeitspanne, in der sich die elektrische Aktivität des Herzens wieder auf den Ausgangszustand zurücksetzt, in Erwartung, dass das Signal erneut ausgelöst wird und der PQRS-Zyklus von Neuem beginnt. Am Ende der T-Welle schließen sich die Herzklappen (die Pulmonal- und die Aortenklappe), wodurch das zweite, dumpfe Geräusch des Herzschlags entsteht. Der relative Verlauf der Signale, Phasen und Druckveränderungen ist in der folgenden Grafik dargestellt.
In der Klinik
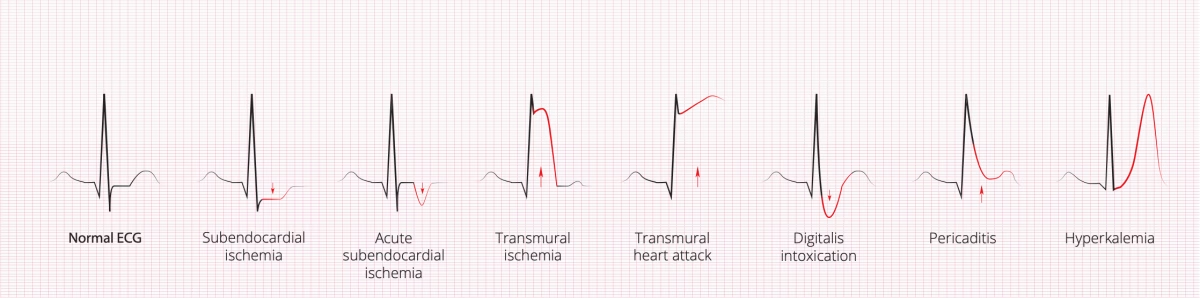
Das EKG wurde ursprünglich – und wird natürlich auch heute noch – in der Klinik eingesetzt, bevor es für verhaltenswissenschaftliche Erkenntnisse genutzt wurde. Medizinisches Fachpersonal ist darin geschult, die laufenden EKG-Signale, die vom Herzen erzeugt werden, zu entschlüsseln, um festzustellen, ob das Herz normal funktioniert und was passiert, wenn etwas nicht stimmt. Da das EKG-Signal Informationen über die Druck- und Volumenverhältnisse in jedem Teil des Herzens liefert, lässt sich diagnostizieren, welche Komponenten möglicherweise Unterstützung benötigen, um wieder normal zu funktionieren.
Zustände wie Hyperkaliämie (ein zu hoher Kaliumspiegel im Blut) lassen sich beispielsweise anhand der spitzenförmigen T-Welle erkennen, die auf den R-Peak des QRS-Komplexes folgt. Dies resultiert daraus, dass Kalium das Myokard (das Herzmuskelgewebe) zu stark depolarisiert. Diese verstärkte Depolarisation erhöht den Aktivitätsgrad, der für die Kontraktion des Herzens erforderlich ist – wenn diese Schwelle zu hoch wird, kann das Herz nicht mehr richtig schlagen und es kommt zu einem Herzstillstand. Anhand solcher Informationen können Ärzte oder Pflegekräfte die richtige Behandlung der zugrunde liegenden Erkrankung vornehmen – und das alles allein durch die Beobachtung eines abnormalen EKG-Signals.
Das Herz und der Verstand
Wenn Menschen gebeten werden, die Ursache für eine gesteigerte körperliche Erregung zu benennen, führen sie diese oft auf falsche Ursachen zurück. Wir glauben vielleicht, dass wir alles verstehen, was in unserem Körper vor sich geht, doch Studien zeigen, dass dies oft nicht der Fall ist.
Eine wegweisende Studie von Schacter und Singer aus dem Jahr 1962 zeigte, wie dies geschieht. Den Teilnehmern wurde mitgeteilt, dass ihr Sehvermögen getestet würde, nachdem sie Vitamine erhalten hätten. Stattdessen erhielten sie entweder Epinephrin (auch bekannt als Adrenalin) oder ein Placebo.
Ihnen wurde dann gesagt, dass die Wirkung des Medikaments der von Adrenalin entspreche, dass sie möglicherweise ein leichtes Unbehagen verspüren würden, oder es wurde ihnen gar nichts gesagt. Adrenalin ist dafür bekannt, das zentrale Nervensystem zu aktivieren und Veränderungen wie eine erhöhte Herzfrequenz und eine Pupillenerweiterung hervorzurufen. Die Teilnehmer wurden anschließend in einen Warteraum mit einem Komplizen (einem von den Forschern engagierten Schauspieler) der Studie gebracht, der entweder vorgab, wütend oder glücklich zu sein.
Die Bedingungen „wütend“ und „glücklich“ bestanden aus einer Reihe standardisierter Schritte (Schritt 15 der Bedingung „glücklich“: „Stooge legt den Hula-Hoop-Reifen beiseite und setzt sich mit den Füßen auf den Tisch. Kurz darauf kehrt der Versuchsleiter in den Raum zurück.“), die darauf abzielten, den emotionalen Zustand des Teilnehmers zu beeinflussen.
Anschließend musste der Teilnehmer einen Fragebogen darüber ausfüllen, wie er sich fühlte.
Sie stellten fest, dass nicht nur der emotionale Zustand der Teilnehmer durch die gezeigten Emotionen des Komplizen beeinflusst wurde (und zwar in der Adrenalin-Bedingung in noch stärkerem Maße), sondern dass die Teilnehmer diese Emotionen auch Ereignissen zuschrieben, die in keinerlei Zusammenhang mit der Situation standen, in der sie sich gerade befanden.
Dies deutete darauf hin, dass sich die Teilnehmer (und Menschen im Allgemeinen) der Formbarkeit ihrer emotionalen Zustände weniger bewusst sind und deren Ursachen falsch einschätzen. Warum erwähnen wir das? Lassen Sie uns das erklären: Physiologische Erregung steht im Zusammenhang mit emotionaler Erregung, doch die Gründe für unseren emotionalen Zustand sind oft schwer zu erkennen.
Vor diesem Hintergrund stellt die Erfassung der Erregung mittels Biosensoren eine objektive Alternative zu den ansonsten subjektiven Schlussfolgerungen dar, zu denen die Teilnehmer unweigerlich gelangen. Die Herzaktivität steht in engem Zusammenhang mit physiologischer und psychologischer Erregung und eignet sich daher ideal, um unsere mentalen Zustände genauer zu verstehen. Auf den nächsten Seiten erklären wir Ihnen im Detail, wie dies funktioniert.
Das Herz und das Gehirn
Herz und Gehirn stehen in enger Wechselbeziehung zueinander – die Aktivität des einen kann die Funktionsweise des anderen beeinflussen, und beide sind auf einander angewiesen, um richtig zu funktionieren. Während die Herzaktivität in erster Linie selbstregenerierend ist (das heißt, sie kann ihre eigenen Bewegungen auslösen), gibt es zwei Hauptwege, über die das Gehirn den Rhythmus und das Muster der Herzfrequenz beeinflusst – nämlich durch die Aktivität des sympathischen und des parasympathischen Nervensystems.
Vielleicht kennen Sie diese Systeme aufgrund ihrer Rolle bei der „Kampf-oder-Flucht“-Reaktion (sympathische Aktivität) oder beim „Ruhe-und-Verdauungsmodus“ (parasympathische Aktivität). Man kann sich diese Systeme auch so vorstellen, dass die sympathische Aktivität physiologisch anregend wirkt, während die parasympathische Aktivität physiologisch beruhigend wirkt.
Der Einfluss des sympathischen und parasympathischen Nervensystems auf das Herz wird konkret durch die Aktivität des parasympathischen Vagusnervs oder der sympathischen Trunkusnerven ausgelöst. Der sympathische Trunkusnerv kann zudem die Stärke der Herzkontraktion beeinflussen – also wie kräftig das Herz das Blut aus sich herausdrückt. Diese Nerven sind mit der Medulla oblongata des Hirnstamms verbunden, die sich ganz unten im Gehirn, nahe am Rückenmark, befindet.
Führt man diese Verbindungen weiter, so wird die Medulla oblongata von der Aktivität sogenannter „höherer“ Hirnstrukturen beeinflusst – also von Bereichen des Gehirns, die an praktisch jedem Aspekt des Lebens beteiligt sind (oder mit anderen Bereichen des Gehirns verbunden sind, die daran beteiligt sind): Sehen, Handeln, Denken und alles andere. Diese Aktivität kann sich auf die Medulla oblongata auswirken, die daraufhin ein Signal weiter nach unten zum Herzen senden und dessen Aktivität verändern kann.
Gehen wir etwas genauer darauf ein und betrachten wir zwei konkrete Wege, auf denen die Gehirnaktivität die Herzaktivität beeinflusst.
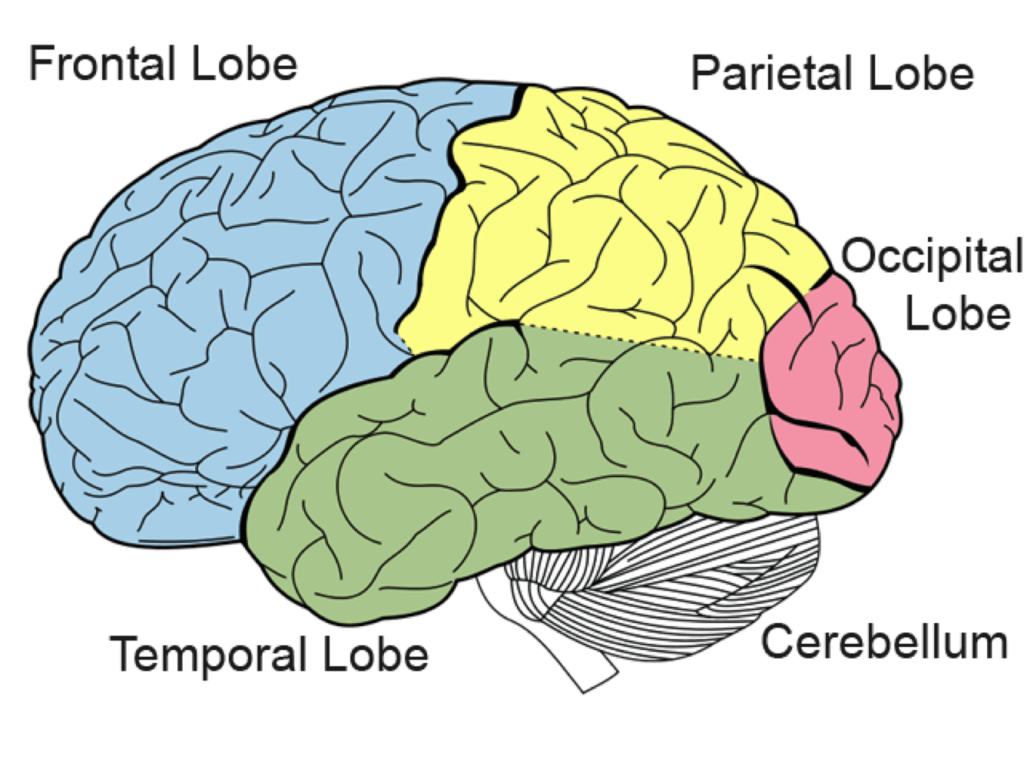
Sowohl die sympathischen als auch die parasympathischen Einflüsse auf das Herz lassen sich auf den präfrontalen Kortex (im Frontallappen) zurückführen. Dies ist der Bereich des Gehirns, der sich an der Vorderseite des Kopfes befindet und oft als Kommandozentrale des Gehirns angesehen wird, da er an der Planung, Entscheidungsfindung und Steuerung unseres Verhaltens beteiligt ist. Wenn wir etwas durchdenken, ist unser präfrontaler Kortex damit beschäftigt, die entsprechenden Berechnungen anzustellen.
Er ist auch für die Amygdala zuständig – dieser Teil des Gehirns ist maßgeblich an unserer Angstreaktion beteiligt (es gibt zwei Amygdalae, die symmetrisch im Gehirn in den Temporallappen liegen). Wenn uns etwas Angst macht und eine sympathische Reaktion auslöst, lässt der präfrontale Kortex die Amygdala aktiv werden.
Diese Aktivität ermöglicht es dann der Medulla oblongata, ein Signal an das Herz zu senden, dass es aktiver werden muss – eine Gefahr naht. Wenn nichts Beängstigendes in der Nähe ist, übernimmt die parasympathische Aktivität, die Amygdala bleibt ruhig, und das Herz kehrt zu seiner normalen Frequenz zurück.
Die Amygdala kann es zudem einem Bereich des Gehirns, der als „solitary tract“ (der wohl einsamste Teil des Gehirns) bezeichnet wird, ermöglichen, einen anderen Teil der Medulla oblongata zu beeinflussen. Dieser Bereich (genauer gesagt der Nucleus ambiguus und der dorsale vagale Motorkern) verhindert normalerweise, dass sich die Herzfrequenz beschleunigt (die parasympathische Reaktion).
Erhält dieser Bereich jedoch ein Signal von der Amygdala oder einer anderen Stelle (eine sympathische Reaktion), hört er auf, dem Herzen zu signalisieren, langsamer zu schlagen, und das Herz reagiert darauf mit einer Steigerung seiner Aktivität.
Ist das Herz aktiver, gelangt mehr Sauerstoff in den Körper – einschließlich des Gehirns. Dies kann dann eine beruhigende Wirkung haben (sofern es natürlich keinen Grund gibt, die Herzfrequenz hoch zu halten!), wodurch die parasympathische Reaktion verstärkt wird und das Gehirn dem Herzen signalisieren kann, wieder langsamer zu schlagen. All dies führt zu einem komplexen Regelkreis, in dem Gehirn und Herz Hand in Hand arbeiten.
Aber wie sieht das im Alltag aus? Normalerweise schlägt unser Herz nicht vor Angst, wenn wir eine Fernsehwerbung anschauen, ein Videospiel spielen oder einen (nicht gruseligen!) Film sehen. In Wirklichkeit bewerten unser Gehirn und unser Körper ständig die Welt um uns herum. Es finden ständig kleine Anpassungen und Neubewertungen statt, die winzige Veränderungen auslösen, die unsere Erfahrungen prägen – und von ihnen geprägt werden.
Auch wenn diese Unterschiede recht gering sein mögen, lassen sie sich mittels EKG nachweisen. Dies kann uns Aufschluss darüber geben, wie das Gehirn auf Reize aus seiner Umgebung reagiert – sei es bei einer nervenaufreibenden Rede vor Publikum oder beim vertieften Spielen eines Handyspiels. Das Herz erzählt eine Geschichte darüber, was unter der Oberfläche vor sich geht.
Erfassung von EKG-Daten
Anwendungsbereiche – Wo wird das EKG eingesetzt?
EKG-Daten können in vielen Bereichen und Kontexten genutzt werden, um Aufschluss über die physiologische und emotionale Erregung der Teilnehmer zu geben. Dank der berührungslosen Erfassung, der hohen Datengenauigkeit und der vielfältigen Analysemethoden eignet sich das EKG hervorragend zum Verständnis von Verhaltensweisen sowohl in der akademischen als auch in der industriellen Forschung.
| Gesundheitswesen | Simulationen und Schulungen |
| Das EKG findet in medizinischen Einrichtungen breite Anwendung, wird aber auch in der psychologischen Behandlung eingesetzt, beispielsweise bei der VR-Therapie. Auch in der Sportwissenschaft wird häufig die HRV-Analyse des EKGs genutzt (mehr dazu später). | Bei der Ausbildung am Flugsimulator (oder anderen Simulatoren) ist es von Vorteil, die Stress- und Angstreaktionen der Teilnehmer zu kennen, die zudem beide Hände benötigen – das EKG eignet sich hierfür ideal. |
| Emotion-KI | Gaming |
| Die Entwicklung emotionaler KI-Systeme erfordert ein Verständnis menschlicher Emotionen in der realen Welt. Das EKG ist eine weit verbreitete Lösung für die Forschung und Entwicklung in diesem Bereich. | Das EKG eignet sich ideal als nicht-invasive, berührungslose Methode zur Messung der emotionalen Erregung während des Spielens. Sowohl kurz- als auch langfristige Messwerte können Aufschluss über das Spielerlebnis geben, sei es in der virtuellen Realität oder auf dem Bildschirm. |
Erfassung sauberer EKG-Daten
Es gibt keinen Ersatz für saubere Daten
Saubere Daten sind die Grundlage guter Forschung. Zwar gibt es Methoden, die bei der Bereinigung teilweise verzerrter Daten hilfreich sein können, doch der gängigste Ansatz besteht darin, diese Daten einfach zu verwerfen. Es ist daher wichtig, sicherzustellen, dass Sie Daten erheben, die den untersuchten physiologischen Prozess möglichst genau widerspiegeln.
Das Grundprinzip von „GIGO“ (Garbage in, garbage out) gilt auch für EKG-Daten. Beginnen Sie daher immer mit ordnungsgemäß aufgezeichneten Daten. Die Erfassung sauberer Daten hat einige Vorteile, die über die bloße Erleichterung der Analyse hinausgehen:
Wissenschaftliche Zuverlässigkeit und Validität: Je mehr saubere Daten Sie haben, desto aussagekräftiger sind Ihre Ergebnisse. Für eine glaubwürdige Analyse sind so viele valide Datenpunkte wie möglich erforderlich (oder zumindest so viele, wie praktisch machbar sind).
Veröffentlichen Sie mehr und bessere Artikel: Saubere Daten bedeuten, dass sich Ihre Hypothesen viel besser überprüfen lassen. Wenn Sie nur schlechte Daten haben, wie können Sie dann sicher sein, dass ein Effekt auf Unterschiede in physiologischen oder kognitiven Zuständen zurückzuführen ist und nicht nur eine Nebenwirkung eines Artefakts ist? Gutachter bewerten artefaktfreie Daten positiv.
Führen Sie mehr Experimente pro Jahr durch: Verschwenden Sie keine Zeit damit, aus schlecht erfassten Daten das Beste herauszuholen. Die Erfassung sauberer Daten ermöglicht eine optimierte Durchführung von Experimenten und spart Kosten, da die Datenerfassung nicht wiederholt werden muss.
Platzierung der Elektroden
EKG-Systeme nutzen Elektroden, die auf der Haut angebracht werden, um die vom Herzen erzeugten elektrischen Signale zu erfassen. Genauer gesagt zeichnet das EKG die elektrische Aktivität auf, die durch die Depolarisationen des Herzmuskels entsteht und sich in Form pulsierender elektrischer Wellen zur Haut ausbreitet. Obwohl die elektrische Ladung tatsächlich sehr gering ist, kann sie mit EKG-Elektroden zuverlässig erfasst werden (in Mikrovolt oder uV).
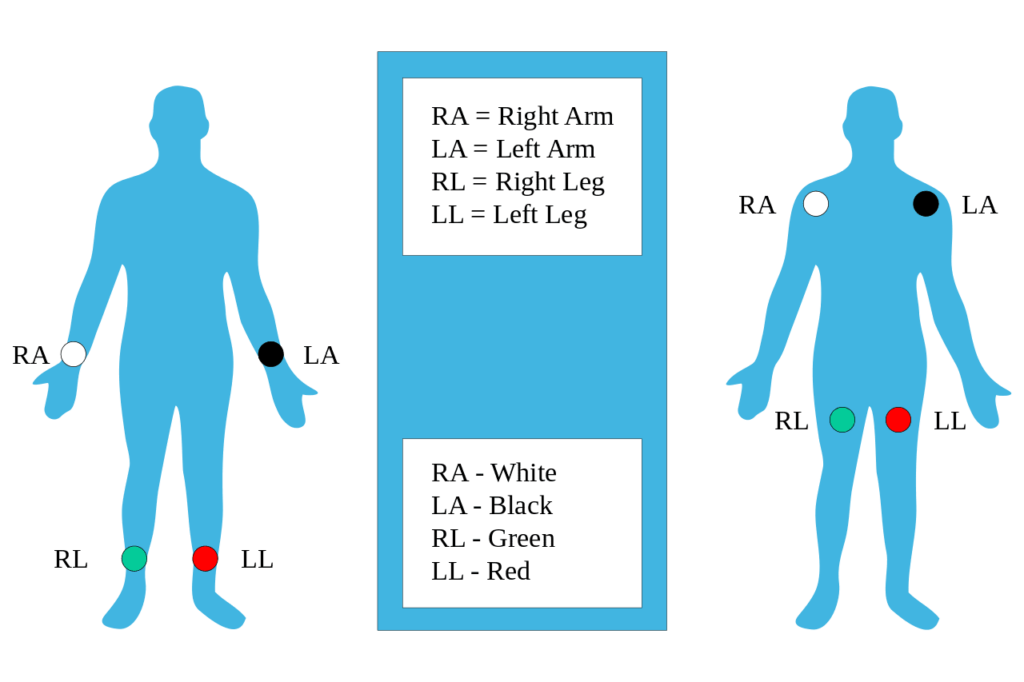
Der vollständige EKG-Aufbau umfasst mindestens vier Elektroden (häufig werden auch mehr verwendet), die gemäß der Standard-Nomenklatur auf der Brust oder an den vier Extremitäten angebracht werden (RA = rechter Arm; LA = linker Arm; RL = rechtes Bein; LL = linkes Bein). Natürlich gibt es Varianten dieser Anordnung, um flexiblere und weniger invasive Aufzeichnungen zu ermöglichen, beispielsweise durch Anbringen der Elektroden an den Unterarmen und Beinen. EKG-Elektroden sind in der Regel Nasssensoren, die die Verwendung eines leitfähigen Gels erfordern, um die Leitfähigkeit zwischen Haut und Elektroden zu erhöhen.
So erhalten Sie optimale EKG-Daten
Berücksichtigen Sie die Elektrodenimpedanz
Eine stabile elektrische Verbindung zwischen Elektrode und Haut ist entscheidend für die Aufzeichnung klarer EKG-Signale. Die Haut ist jedoch kein perfekter Stromleiter, sodass sich ein elektrischer Widerstand aufbauen kann. Der Fachbegriff für diesen Vorgang bei EKG-Aufzeichnungen lautet Impedanz und wird in Ohm (Ω) gemessen. Nur bei niedrigen Impedanzen können Sie absolut sicher sein, dass das aufgezeichnete Signal die Herzaktivität widerspiegelt und keine Störsignale aus der Umgebung enthält. Achten Sie daher bei jeder EKG-Datenerfassung darauf, dass die Impedanzen so niedrig wie möglich sind.
Elektrodengel/leitfähige Paste auftragen
Manche leitfähige Pasten sind abrasiv und enthalten Bimssteinpartikel (ähnlich wie eine Gesichtsmaske). In diesem Fall kannst du den Widerstand erheblich senken, indem du ein Wattestäbchen oder einen Holzstab mit einem Wattebausch in die Paste tauchst und diese dann auf jede der Elektroden aufträgst. Drücke den Stab sanft nach unten und reibe damit. Nicht-abrasive Gele (ähnlich wie Gele für Ultraschallaufnahmen) erfordern keine besonderen Reibetechniken. Stattdessen können Sie das Gel einfach auf die Elektrode auftragen.
Reinigen Sie alle Elektrodenstellen mit Alkohol
Sie können beispielsweise 70-prozentiges Isopropanol, Alkoholtupfer oder in Alkohol getränkte Wattestäbchen verwenden. Bevor Sie die Elektroden anschließen, können Sie ein in Alkohol getränktes Wattestäbchen in jede Elektrode drücken und damit sanft, aber gründlich reiben. Warten Sie immer, bis der Alkohol vollständig verdunstet ist, bevor Sie fortfahren.
Bewegung der Elektroden reduzieren
Dies kann zu starken Bildstörungen führen, die im betroffenen Kanal oder in allen Kanälen sichtbar sind. Dafür kann es viele Gründe geben, doch einer der wahrscheinlichsten ist, dass sich die Elektrode gelöst hat. Es wird stets empfohlen, sicherzustellen, dass die Elektroden fest auf der Haut sitzen.
Achten Sie auf Leitungsrauschen
In den USA beträgt diese Frequenz üblicherweise 60 Hz, in der EU 50 Hz. Dies kann zu starken Artefakten in der Elektrodenaufzeichnung führen – was in den rohen EKG-Daten deutlich zu erkennen ist. Insbesondere bei schlechten Impedanzwerten ist das Netzrauschen stärker.
EKG-Auswertung – Was verrät Ihnen das Herz?
Durch die Aufzeichnung von Herzfrequenzdaten erhalten Sie Zugriff auf die folgenden Parameter, die im Hinblick auf den Erregungszustand eines Teilnehmers interpretiert werden können:
Herzfrequenz (HF). Die HF gibt die Häufigkeit eines vollständigen Herzschlags von seiner Entstehung bis zum Beginn des nächsten Schlags innerhalb eines bestimmten Zeitfensters an. Sie wird üblicherweise in Schlägen pro Minute (bpm) angegeben. Die HF kann mithilfe von EKG- und PPG-Sensoren (Photoplethysmographie) ermittelt werden.
Inter-Beat-Intervall (IBI). Das IBI ist der Zeitabstand zwischen einzelnen Herzschlägen und wird in der Regel in Millisekunden (ms) gemessen. In der Regel wird für die Analyse das RR-Intervall herangezogen.
Herzfrequenzvariabilität (HRV). Die HRV drückt die natürliche Schwankung der IBI-Werte von Herzschlag zu Herzschlag aus. Die HRV steht in engem Zusammenhang mit emotionaler Erregung: Es wurde festgestellt, dass die HRV unter Bedingungen von akutem Zeitdruck und emotionalem Stress abnimmt (was bedeutet, dass der Herzschlag gleichmäßiger wird).
HRV-Analyse – Die Herzfrequenzvariabilität verstehen
Wenn man sich mit der Herzfrequenz auseinandersetzt, sollte man als Erstes wissen, dass einer der aussagekräftigsten Messwerte nicht nur von der Herzfrequenz selbst abhängt, sondern davon, wie stark diese schwankt. Was an dieser Kennzahl auf den ersten Blick oft kontraintuitiv erscheint, ist, dass eine höhere Herzfrequenzvariabilität (HRV) mit guter Gesundheit in Verbindung gebracht wird – je mehr Ihr Herz (natürlich in einem gewissen Maß) schwankt, desto aktionsbereiter sind Sie. Andererseits wird eine niedrige HRV mit schlechter Gesundheit assoziiert – sie ist ein signifikanter Prädiktor für die Sterblichkeit bei verschiedenen Krankheiten.
Zwar findet die HRV in der Medizin breite Anwendung, doch lassen sich aus den HRV-Daten auch Erkenntnisse über Gedanken, Emotionen und Verhaltensweisen ableiten.
Aus psychologischen Studien wissen wir, dass die HRV mit vielen Faktoren zusammenhängt. Forscher haben unter anderem festgestellt, dass eine erhöhte HRV mit einer besseren Selbstbeherrschung, besseren sozialen Kompetenzen und einer besseren Stressbewältigungsfähigkeit einhergeht. Die Anwendungsmöglichkeiten gehen daher eindeutig über rein medizinische Situationen hinaus.
Insgesamt lässt sich sagen, dass die HRV ein Indikator für physiologischen Stress oder Erregung ist, wobei eine erhöhte Erregung mit einer niedrigen HRV und eine verminderte Erregung mit einer hohen HRV einhergeht. Die Verwendung des EKGs in Verbindung mit anderen Messungen bietet daher eine weitere Möglichkeit, zu untersuchen, wie Menschen auf unterschiedliche Umgebungen oder Reize reagieren.
Die Berechnung der HRV kann jedoch recht knifflig sein. Die verschiedenen Methoden funktionieren unterschiedlich, und die Ergebnisse lassen sich unter Umständen nicht direkt miteinander vergleichen – daher ist es für Ihre Arbeit oder Forschung entscheidend, dass Sie die richtige Methode wählen.
Bevor wir jedoch dazu kommen, gibt es einige Dinge zu beachten, was die Darstellung des aufgezeichneten EKG-Signals angeht. Die Abbildung unten zeigt einen typischen Herzschlag (ausführlicher beschrieben auf den Seiten 7–8). Dieser wird als QRS-Komplex bezeichnet, wobei jeder Buchstabe einem anderen Abschnitt des Herzzyklus entspricht.
Wichtig ist, dass das „R“ des Komplexes den Bereich bezeichnet, aus dem die Werte für die Analyse entnommen werden. Wenn mehrere Herzschläge nebeneinander liegen, wird der Abstand (in Millisekunden) zwischen den einzelnen „R“-Punkten als „RR-Intervall“ bezeichnet (oder manchmal auch als „NN-Intervall“, um zu betonen, dass es sich um normale Herzschläge handelt).
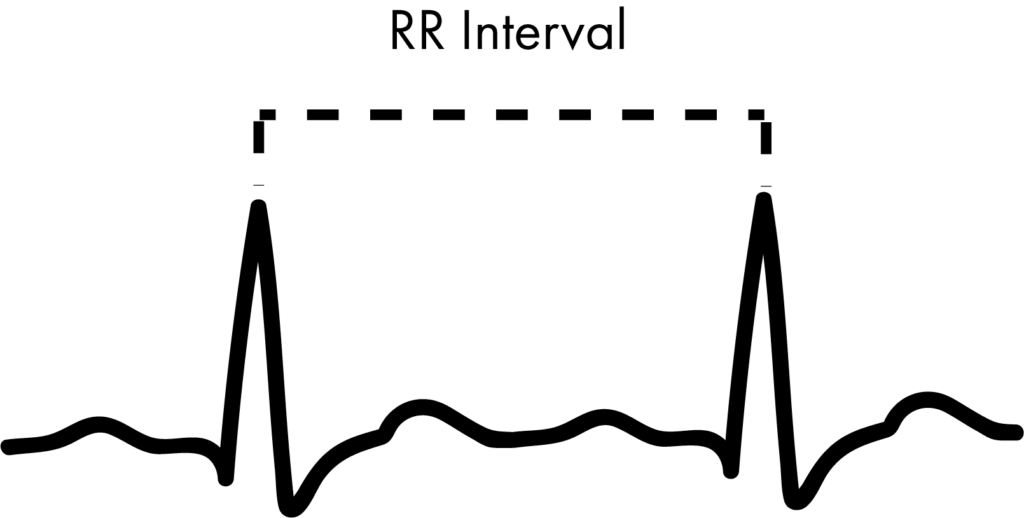
Eine der wichtigsten Unterscheidungen bei der Berechnung der HRV besteht darin, ob man sich auf die Zeit oder auf die Frequenz stützt. In diesem Zusammenhang bedeutet „Zeitbereichsverfahren“, dass die Anzahl der Herzschläge innerhalb eines bestimmten Zeitraums herangezogen wird, während bei „Frequenzbereichsverfahren“ die Anzahl der auftretenden Herzschläge im niedrigen und hohen Frequenzbereich gezählt wird. Dies wird in der folgenden Abbildung näher erläutert.
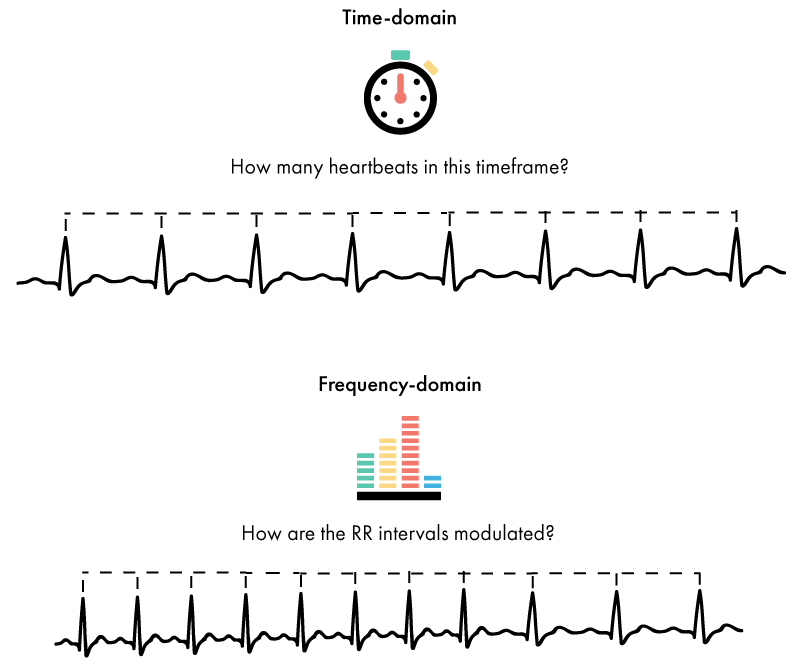
Das Ausmaß, in dem sich die Herzfrequenz innerhalb eines bestimmten Zeitraums verändert, bzw. das Ausmaß, in dem sie sich über verschiedene Frequenzen verteilt, bestimmt den Grad der HRV.
Es gibt auch andere Möglichkeiten, die Herzfrequenzdaten zu analysieren, darunter geometrische und nichtlineare Methoden. Diese Methoden bieten neue Ansätze zur Auswertung der Daten, sind jedoch derzeit noch nicht so weit verbreitet.
EKG – Zeitbereichsverfahren
Die gängigste Methode zur Analyse der HRV ist ein zeitbasiertes Verfahren namens RMSSD. Dabei handelt es sich um den quadratischen Mittelwert der aufeinanderfolgenden Differenzen zwischen den einzelnen Herzschlägen. Die Berechnung ist relativ einfach (was für groß angelegte Berechnungen wichtig ist) und liefert einen zuverlässigen Maßstab für die HRV und die parasympathische Aktivität. Wie man diesen Wert berechnet, ist in der Abbildung unten dargestellt.
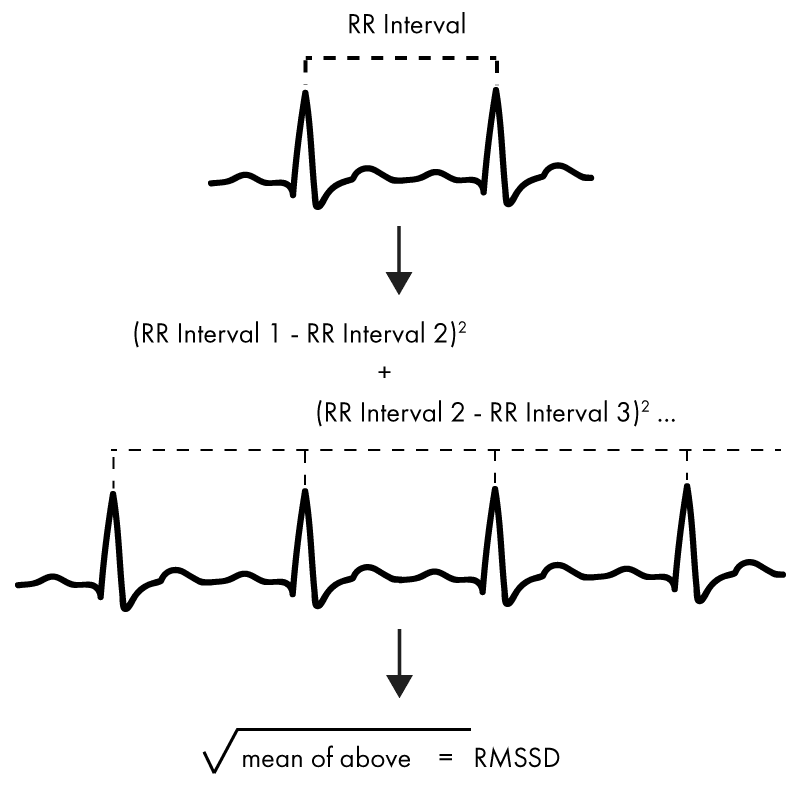
Zwei der anderen gängigsten Zeitbereichsmethoden zur Berechnung der HRV heißen SDNN und SDANN. SDNN wird als Standardabweichung aller RR-Intervalle (der Abstand zwischen den einzelnen Herzschlägen bzw. das „R“ des QRS-Komplexes) berechnet. SDANN funktioniert ähnlich, setzt jedoch voraus, dass man zunächst den Durchschnitt der RR-Intervalle aus mehreren 5-Minuten-Abschnitten einer Aufzeichnung ermittelt und anschließend die Standardabweichung berechnet.
Methoden im Frequenzbereich
Unter den Methoden im Frequenzbereich werden häufig Daten zur Anzahl der Herzschläge im Niederfrequenzbereich (LF; 0,04 bis 0,15 Hz) als Maß für die Aktivität des sympathischen Nervensystems herangezogen. Es werden auch Messungen der hochfrequenten (HF; 0,15 Hz bis 0,4 Hz) und der sehr niederfrequenten (VLF) Herzschläge verwendet. Die Frequenz bezieht sich nicht auf die Herzfrequenz an sich, sondern auf die Modulation der HRV.
Zudem lässt sich ein Verhältnis von HF und LF (HF/LF) ermitteln, das Aufschluss über die Aktivität des sympathischen Nervensystems gibt; die Aussagekraft dieses Wertes ist jedoch umstritten. Es ist wichtig zu beachten, dass sich die Hz-Werte nicht streng genommen auf die Anzahl der Herzschläge beziehen, sondern auf die Wiederholungsrate der Herzfrequenzen.
Poincaré-Diagramme
Eine der gängigsten Darstellungsmethoden für die HRV ist ein Diagramm, das als Poincaré-Diagramm bezeichnet wird. Benannt nach dem berühmten französischen Mathematiker, stellt dieses Diagramm die RR-Intervalle (den Abstand zwischen den einzelnen Herzschlägen) dar, wobei jeweils das unmittelbar vorhergehende RR-Intervall abgebildet wird (siehe unten).
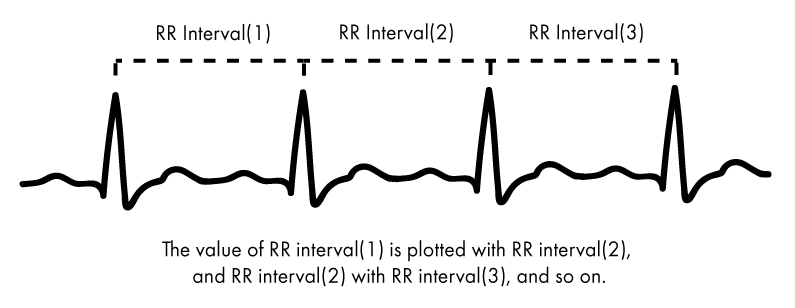
Das Poincaré-Diagramm zeigt somit, wie gut jedes RR-Intervall das nächste vorhersagt – eine größere Streuung der Werte würde eine erhöhte HRV bedeuten, während die HRV umso geringer ist, je enger die Werte beieinanderliegen.
Nachfolgend sind zwei Beispiele für Poincaré-Diagramme dargestellt – das linke zeigt eine hohe Herzfrequenzvariabilität, während das rechte eine begrenzte Herzfrequenzvariabilität zeigt. Mithilfe von Poincaré-Diagrammen und anderen ausgefeilten Analysemethoden lässt sich die HRV der Befragten weiter numerisch quantifizieren.
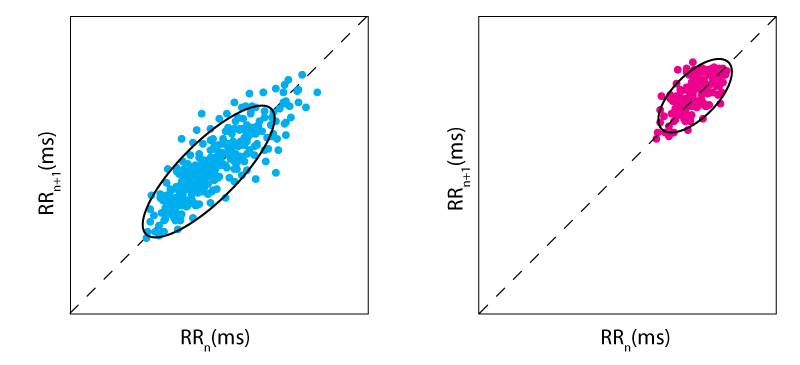
Vergleich der HRV-Werte (Herzfrequenzvariabilität)
Auch wenn sich die zeit- und frequenzbasierten Methoden sowohl in ihrer Berechnung als auch in ihrer Durchführung unterscheiden, liefern sie im Wesentlichen dieselbe Aussage – eine Quantifizierung der HRV. Die Ergebnisse der einzelnen Methoden und Tests können Aufschluss über Aspekte geben, die nicht nur unser Wohlbefinden, sondern auch unseren psychischen Zustand betreffen.
Zwar gibt es keine allgemein anerkannten Standardwerte, anhand derer sich HRV-Ergebnisse vergleichen lassen, doch lässt sich feststellen, wie die Ergebnisse der Befragten im Vergleich zueinander ausfallen. Diese Messung bietet zudem einen aussagekräftigeren Vergleich als die Angabe in Schlägen pro Minute (bpm). Ein Beispiel dafür ist in der Abbildung unten dargestellt.
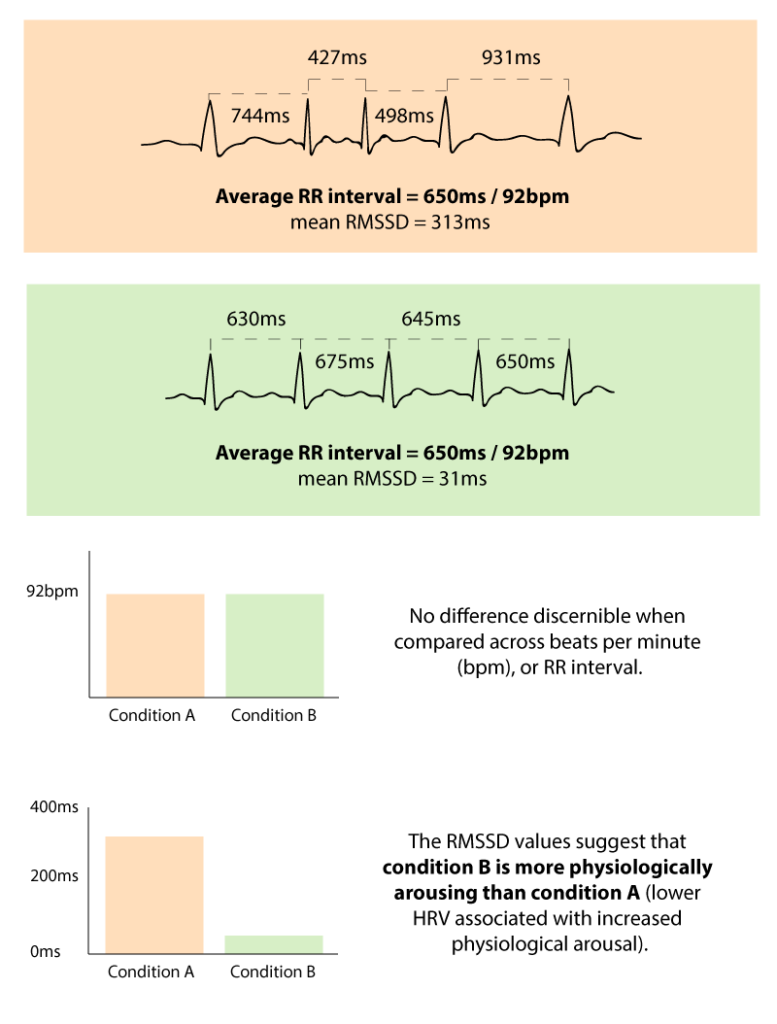
Starten Sie Ihre Recherche
EKG und multimodale Forschung
Das EKG ist eine kostengünstige, nicht-invasive und vollkommen passive Aufzeichnungstechnik. EKG-Daten zeichnen sich zudem durch eine hervorragende Zeitauflösung im Millisekundenbereich aus, was sie zu einem idealen Forschungsinstrument für die Untersuchung des genauen zeitlichen Ablaufs emotionaler und physiologischer Prozesse macht. Sowohl Standard- als auch fortgeschrittene Analysemethoden liefern tiefgehende und zuverlässige Einblicke in menschliche Verhaltensprozesse.
Natürlich liefern Daten, die ausschließlich auf der Herzfrequenz basieren, wertvolle Einblicke in die unbewusste Erregung als Reaktion auf emotional aufgeladenes Reizmaterial. Allerdings lassen Daten, die sich ausschließlich auf EKG-Daten stützen, nicht erkennen, ob die Erregung auf positive oder negative Reizinhalte zurückzuführen war.
Warum? Die Veränderung der Herzfrequenz ist nämlich identisch. Sowohl positive als auch negative Reize können zu einer erhöhten Erregung führen, die wiederum Veränderungen der Herzfrequenz auslöst.
Mit anderen Worten: Das EKG eignet sich zwar ideal zur Erfassung emotionaler Erregung, kann jedoch keine Aussage über die emotionale Valenz – also die Richtung einer Emotion – treffen. Das wahre Potenzial des EKGs entfaltet sich erst, wenn dieser Sensor mit anderen Datenquellen wie der Gesichtsausdrucksanalyse, dem EEG und dem Eye-Tracking kombiniert wird. Auch wenn das EKG allein bereits zahlreiche Einblicke in das menschliche Verhalten liefert, sollten Sie daher in Erwägung ziehen, weitere Sensoren hinzuzuziehen, um ein umfassendes Bild zu erhalten.
EKG und Eye-Tracking
Fernsehwerbung, Videospiele, Filme, Websites, Geräte sowie Gesprächspartner im Privatleben und am Arbeitsplatz – ohne unser Sehvermögen könnten wir nichts davon wahrnehmen. Wenn Sie visuelle Reize auf einem Bildschirm präsentieren, sollten Sie stets Eye-Tracking-Daten erfassen, um absolut sicher zu sein, wohin die Teilnehmer ihren Blick richten und wie sich dies auf die kognitive Verarbeitung auswirkt. Kombinierte EKG- und Eye-Tracking-Aufzeichnungen ermöglichen es Ihnen, sowohl die Aufmerksamkeit als auch den Erregungsgrad der Teilnehmer während der Reizpräsentation mit emotionalen oder kognitiv anspruchsvollen Reizen zu überwachen.
EKG- und Gesichtsausdrucksanalyse
Anhand des EKG allein lässt sich nicht beurteilen, ob die Teilnehmer in ihrem beobachtbaren Verhalten eine positive oder negative Emotion zum Ausdruck bringen. Aus diesem Grund sollten Sie stets in Erwägung ziehen, die Gesichtsausdrucksanalyse in die Liste der nützlichen Sensoren für Ihre nächste EKG-Studie aufzunehmen. Die Gesichtsausdrucksanalyse ist eine nicht-invasive Methode zur Beurteilung der Kopfposition und -ausrichtung, der Bewegungen von Aktionsmuskeln (wie das Anheben der Augenbrauen oder das Öffnen des Mundes) sowie zur Messung allgemeiner Gesichtsausdrücke grundlegender Emotionen (Freude, Wut, Überraschung usw.), und zwar ausschließlich mithilfe einer vor dem Teilnehmer platzierten Webcam. Gesichtsdaten sind äußerst hilfreich für ein tieferes Verständnis physiologischer Erregung.
EKG und EEG
Die Elektroenzephalographie (EEG) erfasst die elektrische Aktivität mithilfe von Elektroden, die auf der Kopfhaut angebracht werden, und gibt diese elektrische Aktivität als eine Reihe von zugrunde liegenden Gehirnwellen wieder. Die Messung der elektrischen Aktivität des Gehirns ist nützlich, da sie Aufschluss darüber gibt, wie die zahlreichen Neuronen im Gehirn über elektrische Impulse miteinander kommunizieren und in welchem Zusammenhang sie mit kognitiven Prozessen wie Schläfrigkeit/Wachsamkeit, Entspannung im Wachzustand sowie Annäherungs- oder Vermeidungsverhalten stehen.
Das wichtigste Merkmal des EEG ist seine hervorragende zeitliche Auflösung. Es kann innerhalb einer einzigen Sekunde Hunderte bis Tausende von Momentaufnahmen der elektrischen Aktivität erfassen. Damit ist das EEG eine ideale Technologie, um den genauen zeitlichen Verlauf der kognitiven und emotionalen Prozesse zu untersuchen, die dem Verhalten zugrunde liegen. Durch die Kombination von EEG und EKG lässt sich nicht nur nachvollziehen, wie eine Person auf einen Reiz reagiert, sondern auch, wie stark diese Reaktion ausfällt.
EKG und EDA/GSR
Die elektrodermale Aktivität (EDA; oder galvanische Hautreaktion (GSR)) spiegelt die Menge an Schweiß wider, die von den Schweißdrüsen in unserer Haut abgesondert wird. Verstärktes Schwitzen führt zu einer höheren Hautleitfähigkeit. Wenn wir emotionalen Reizen ausgesetzt sind, schwitzen wir emotional. Die Hautleitfähigkeit wird unbewusst, also automatisch, gesteuert. Die EDA kann sowohl als Ergänzung zum EKG dienen (da beide physiologische Erregung messen können) als auch eine wertvolle Ergänzung zu den EKG-Daten darstellen.
EKG und EMG
Elektromyografische Sensoren erfassen die durch Körperbewegungen erzeugte elektrische Aktivität. Mit EMG-Sensoren lassen sich Muskelreaktionen im Gesicht, an den Händen oder Fingern als Reaktion auf jegliche Art von Reizmaterial überwachen. Selbst subtile Aktivierungsmuster, die mit unbewusst gesteuerten Hand- oder Fingerbewegungen verbunden sind (Schreckreflex), können mittels EMG erfasst werden.
Die iMotions-Plattform
Bevor Sie Ihre nächste EKG-Studie beginnen, sollten Sie sich sicherlich überlegen, welche Aufzeichnungs- und Datenanalysesoftware Sie verwenden möchten. In der Regel ist für die Stimuluspräsentation und die EKG-Aufzeichnung separate Software erforderlich (und das noch bevor weitere Biosensoren hinzugefügt werden, um zusätzliche Informationen zu liefern). Was wäre, wenn es eine multimodale Softwarelösung gäbe, die es ermöglicht, beliebige Stimuli zu präsentieren und gleichzeitig Daten aus EKG, Eye-Tracking, Gesichtsausdrucksanalyse und anderen Biosensoren (wie EEG, EDA, EMG) aufzuzeichnen, ohne alles mühsam zusammenfügen zu müssen?
Die iMotions-Plattform ist eine benutzerfreundliche Softwarelösung für Studiendesign, Multisensor-Kalibrierung, Datenerfassung und -analyse.
iMotions unterstützt standardmäßig über 50 führende Biosensoren, darunter Technologien zur Analyse von Gesichtsausdrücken, EDA, Eye-Tracking, EEG und EMG sowie Umfragetechnologien für die multimodale Verhaltensforschung. Kontaktieren Sie unser Team bei iMotions, um zu erfahren, wie wir Ihnen helfen können, Ihre Forschung auf ein neues Niveau zu heben!
Literaturverzeichnis
Barbas, H., Saha, S., Rempel-Clower, N., Ghashghaei, T. (2003). Serielle Bahnen vom präfrontalen Kortex von Primaten zu autonomen Bereichen könnten den emotionalen Ausdruck beeinflussen. BMC Neurosci., 4.
Blackburn H, Keys A, Simonson E, Rautaharju P, Punsar S. Das Elektrokardiogramm in Bevölkerungsstudien. Ein Klassifizierungssystem. Circulation 1960;21: 1160–75.
Brosschot, Van Dijk & Thayer (2007). Tägliche Sorgen stehen im Zusammenhang mit einer geringen Herzfrequenzvariabilität während der Wachphase und der darauf folgenden nächtlichen Schlafphase. International Journal of Psychophysiology, 63 (1): 39–47.
Dutton & Aron (1974). Hinweise auf eine gesteigerte sexuelle Anziehungskraft unter Bedingungen hoher Angst. Journal of Personality and Social Psychology, 30: 510–517.
Hagit et al. (1998). Analyse der Herzfrequenzvariabilität bei Patienten mit posttraumatischer Belastungsstörung als Reaktion auf einen traumabezogenen Auslöser. Biological Psychiatry, 44.
Jönsson (2007). Respiratorische Sinusarrhythmie als Funktion der Situationsangst bei gesunden Personen. International Journal of Psychophysiology, 63 (1): 48–54.
Kannel WB, Gordon T, Offutt D. Linksventrikuläre Hypertrophie im Elektrokardiogramm: Prävalenz, Inzidenz und Mortalität in der Framingham-Studie. Ann Intern Med. 1969; 71:89–105.
Nickel & Nachreiner (2003). Sensitivität und Diagnostik der 0,1-Hz-Komponente der Herzfrequenzvariabilität als Indikator für die mentale Arbeitsbelastung. Human Factors, 45 (4): 575–590.
O’Keefe JH, Hammill SC, Freed MS, Pogwizd SM. Der vollständige Leitfaden zum EKG. Jones & Bartlett Publishers; 2008.
Schacter, S., & Singer, J. (1962). Kognitive, soziale und physiologische Determinanten des emotionalen Zustands. Minneapolis: Psychological Review.
Thayer, J.F., Lane, R.D. (2009). Claude Bernard und die Herz-Gehirn-Verbindung: Weiterentwicklung eines Modells der neuroviszeralen Integration. Neuroscience and Biobehavioral Reviews, 33, S. 81–88.